ნავის ძვლის შეხორცების დარღვევა (ნავის ძვლის შეხორცების დარღვევა) ნავის ძვლის მწვავე მოტეხილობების დაახლოებით 5-15%-ში გვხვდება, ნავის ნეკროზი კი დაახლოებით 3%-ში. ნავის ძვლის შეხორცების რისკ-ფაქტორებია დიაგნოზის დაგვიანება ან გამოტოვება, მოტეხილობის ხაზის პროქსიმალური სიახლოვე, 1 მმ-ზე მეტი გადაადგილება და მაჯის არასტაბილურობით მიმდინარე მოტეხილობა. მკურნალობის გარეშე ნავის ოსტეოქონდრული შეხორცების დარღვევა ხშირად ტრავმულ ართრიტთან ასოცირდება, რომელიც ასევე ცნობილია, როგორც ნავის ოსტეოქონდრული შეხორცების დარღვევა კოლაფსირებადი ოსტეოართრიტით.
ნავისებრი ოსტეოქონდრული შეუხორცებლობის სამკურნალოდ შეიძლება გამოყენებულ იქნას ძვლის გადანერგვა ვასკულარიზებული ფლაპით ან მის გარეშე. თუმცა, ნავისებრი ძვლის პროქსიმალური პოლუსის ოსტეონეკროზის მქონე პაციენტებისთვის, სისხლძარღვოვანი წვერის გარეშე ძვლის გადანერგვის შედეგები არადამაკმაყოფილებელია და ძვლის შეხორცების მაჩვენებელი მხოლოდ 40%-67%-ია. ამის საპირისპიროდ, სისხლძარღვოვანი ფლაპებით ძვლის გადანერგვის შეხორცების მაჩვენებელი შეიძლება 88%-91%-ს აღწევდეს. კლინიკურ პრაქტიკაში ძირითადი სისხლძარღვოვანი ძვლის ფლაპებია 1,2-ICSRA-წვერიანი დისტალური სხივისებრი ფლაპი, ძვლის გადანერგვა + სისხლძარღვოვანი კონის იმპლანტი, ხელისგულისებრი სხივისებრი ფლაპი, თავისუფალი თეძოს ძვლის ფლაპი ვასკულარიზებული წვერით და მედიალური ბარძაყის კონდილარული ძვლის ფლაპი (MFC VBG) და ა.შ. სისხლძარღვოვანი წვერით ძვლის გადანერგვის შედეგები დამაკმაყოფილებელია. თავისუფალი MFC VBG ეფექტურია მეტაკარპალური კოლაფსით გამოწვეული ნავისებრი მოტეხილობების სამკურნალოდ და MFC VBG იყენებს დაღმავალი მუხლის არტერიის სასახსრე ტოტს, როგორც მთავარ ტროფიკულ ტოტს. სხვა ფლაპებთან შედარებით, MFC VBG უზრუნველყოფს საკმარის სტრუქტურულ საყრდენს ნავის ძვლის ნორმალური ფორმის აღსადგენად, განსაკუთრებით ნავის მოტეხილობის ოსტეოქონდროზის დროს, რომელსაც თან ახლავს ზურგის დეფორმაცია (სურათი 1). ნავის ოსტეოქონდრული ოსტეონეკროზის მკურნალობისას, რომელსაც თან ახლავს პროგრესირებადი მაჯის კოლაფსი, 1,2-ICSRA-წვერით დამაგრებული დისტალური სხივის ფლაპი ძვლის შეხორცების მხოლოდ 40%-იან მაჩვენებელს აჩვენებს, მაშინ როდესაც MFC VBG-ს ძვლის შეხორცების მაჩვენებელი 100%-ია.
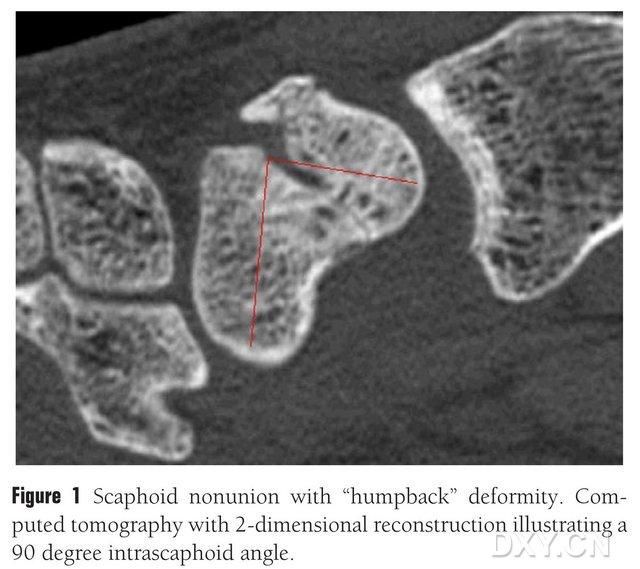
სურათი 1. ნავისებრი ძვლის მოტეხილობა „ზურგის მოხრის“ დეფორმაციით, კომპიუტერული ტომოგრაფია აჩვენებს ნავისებრ ძვლებს შორის მოტეხილობის ბლოკს დაახლოებით 90°-იანი კუთხით.
ოპერაციამდელი მომზადება
დაზიანებული მაჯის ფიზიკური გამოკვლევის შემდეგ, მაჯის კოლაფსის ხარისხის შესაფასებლად აუცილებელია ვიზუალიზაციის კვლევების ჩატარება. ჩვეულებრივი რენტგენოგრაფია სასარგებლოა მოტეხილობის ადგილმდებარეობის, გადაადგილების ხარისხის და მოტეხილი ბოლოს რეზორბციის ან სკლეროზის არსებობის დასადასტურებლად. უკანა წინა გამოსახულებები გამოიყენება მაჯის კოლაფსის, მაჯის დორსალური არასტაბილურობის (DISI) შესაფასებლად, მაჯის სიმაღლის შეცვლილი თანაფარდობის (სიმაღლე/სიგანე) ≤1.52 ან 15°-ზე მეტი რადიალური მთვარის კუთხის გამოყენებით. მაგნიტურ-რეზონანსული ტომოგრაფია ან კომპიუტერული ტომოგრაფია დაგეხმარებათ ნავისებრი ძვლის არასწორი განლაგების ან ოსტეონეკროზის დიაგნოზირებაში. ნავისებრი ძვლის გვერდითი რენტგენოგრაფია ან ირიბი საგიტალური კომპიუტერული ტომოგრაფია ნავისებრი კუთხით >45° მიუთითებს ნავისებრი ძვლის დამოკლებაზე, რაც ცნობილია როგორც „ზურგის მოხრილი დეფორმაცია“. მაგნიტურ-რეზონანსული ტომოგრაფიის T1, T2 დაბალი სიგნალი მიუთითებს ნავისებრი ძვლის ნეკროზზე, მაგრამ მაგნიტურ-რეზონანსულ ტომოგრაფიას არ აქვს აშკარა მნიშვნელობა მოტეხილობის შეხორცების დასადგენად.
ჩვენებები და უკუჩვენებები:
ნავის ძვლის ოსტეოქონდრული შეერთების არარსებობა მოხრილი ზურგის დეფორმაციით და დისი-ით; მაგნიტურ-რეზონანსული ტომოგრაფია აჩვენებს ნავის ძვლის იშემიურ ნეკროზს, ტურნიკეტის ინტრაოპერაციულ მოდუნებას და ნავის ძვლის მოტეხილობის დაკვირვებას, რომელიც კვლავ თეთრი სკლეროზული ძვალია; საწყისი სოლისებრი ძვლის გადანერგვის ან ხრახნიანი შიდა ფიქსაციის წარუმატებლობის შემთხვევაში საჭიროა დიდი VGB სტრუქტურული ძვლის გადანერგვა (>1 სმ3). სხივისებრი მაჯის სახსრის ოსტეოართრიტის პრეოპერაციული ან ინტრაოპერაციული ნიშნები; თუ განვითარდა მნიშვნელოვანი ნავისებრი მალფორმაცია კოლაფსირებადი ოსტეოართრიტით, მაშინ შეიძლება საჭირო გახდეს მაჯის დენერვაცია, ნავისებრი ოსტეოტომია, ოთხკუთხა შერწყმა, პროქსიმალური მაჯის ოსტეოტომია, მაჯის სრული შერწყმა და ა.შ.; ნავისებრი მალფორმაცია, პროქსიმალური ნეკროზი, მაგრამ ნავისებრი ძვლის ნორმალური მორფოლოგიით (მაგ., ნავისებრი მოტეხილობა გადაადგილების გარეშე პროქსიმალური პოლუსის სისხლით მომარაგების დარღვევით); ნავისებრი მალფორმაციის დამოკლება ოსტეონეკროზის გარეშე. (1,2-ICSRA შეიძლება გამოყენებულ იქნას როგორც დისტალური სხივის ფლაპის შემცვლელი).
გამოყენებითი ანატომია
MFC VBG-ს სისხლით ამარაგებს რამდენიმე მცირე ძვალთაშორისი ტროფობლასტური სისხლძარღვები (საშუალოდ 30, 20-50), რომელთაგან ყველაზე უხვი სისხლით მომარაგება ხდება ბარძაყის მედიალური კონდის უკანა მხარეს (საშუალოდ 6.4), შემდეგ კი წინ ზედა მხარეს (საშუალოდ 4.9) (სურ. 2). ეს ტროფობლასტური სისხლძარღვები ძირითადად ამარაგებენ დაღმავალი სასახსრე არტერიით (DGA) და/ან ზედა მედიალური სასახსრე არტერიით (SMGA), რომელიც ზედაპირული ბარძაყის არტერიის ტოტია, რომელიც ასევე წარმოშობს სასახსრე, კუნთოვან-კანოვან და/ან საფენოვან ნერვის ტოტებს. DGA წარმოიშვა ზედაპირული ბარძაყის არტერიიდან, რომელიც მდებარეობს მედიალური მალების მედიალური ამაღლების პროქსიმალურად, ან სასახსრე ზედაპირიდან 13.7 სმ პროქსიმალურად (10.5-17.5 სმ) დაშორებით, ხოლო განშტოების სტაბილურობა გვამურ ნიმუშებში 89% იყო (სურათი 3). DGA იწყება ზედაპირული ბარძაყის არტერიიდან 13.7 სმ (10.5 სმ-17.5 სმ) პროქსიმალურად მედიალური მალისებური ნაპრალიდან ან პროქსიმალურად სასახსრე ზედაპირიდან, გვამური ნიმუში ავლენს 100%-იან განშტოების სტაბილურობას და დაახლოებით 0.78 მმ დიამეტრს. ამიტომ, მისაღებია როგორც DGA, ასევე SMGA, თუმცა პირველი უფრო შესაფერისია წვივის ძვლებისთვის სისხლძარღვის სიგრძისა და დიამეტრის გამო.
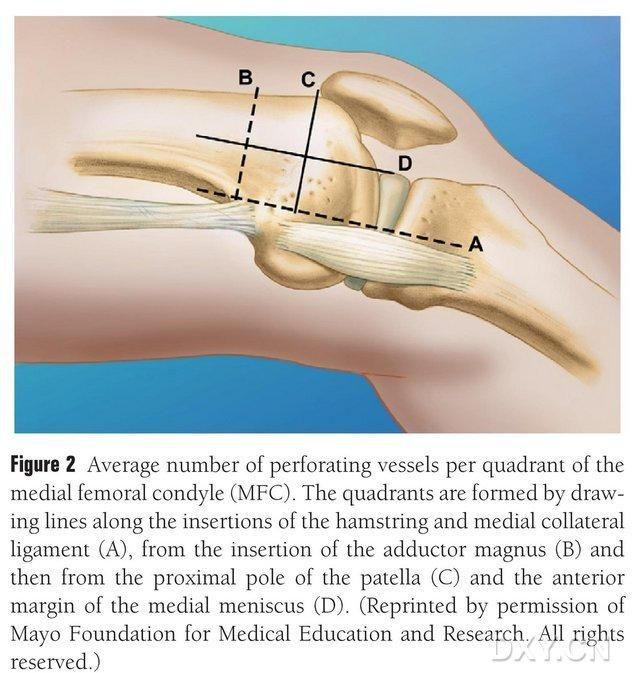
სურ. 2. MFC ტროფობლასტური სისხლძარღვების ოთხკვადრატული განაწილება ჰორიზონტალური ხაზის გასწვრივ ნახევრადმყესოვანსა და მედიალურ კოლატერალურ იოგს A შორის, დიდი ტროქანტერის ხაზი B, მუხლის სახსრის ზედა პოლუსის ხაზი C, წინა მენისკის ხაზი D.
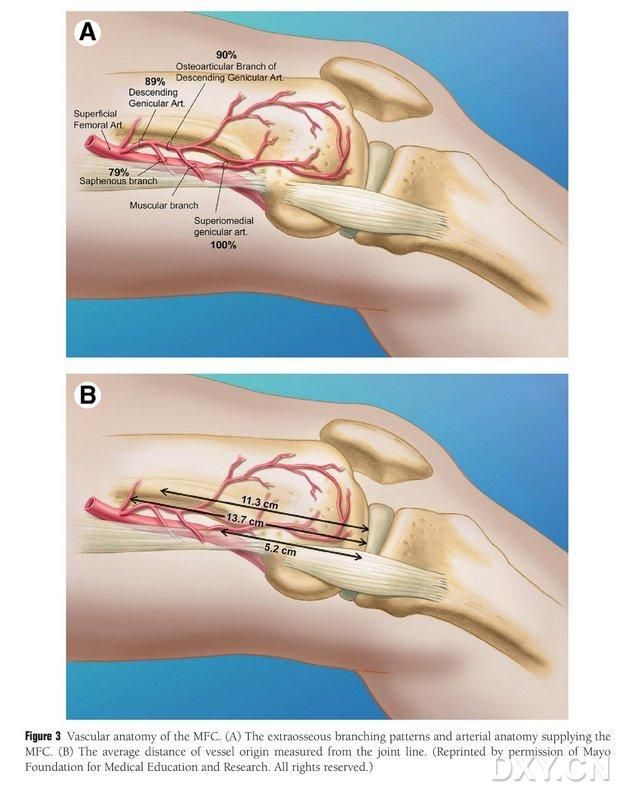
სურათი 3. MFC-ის სისხლძარღვოვანი ანატომია: (A) ძვლოვანი ტოტები და MFC-ის ტროფობლასტური სისხლძარღვოვანი ანატომია, (B) სისხლძარღვთა სათავეების დაშორება სახსრის ხაზიდან
ქირურგიული წვდომა
პაციენტი ზოგადი ანესთეზიის ქვეშ მოთავსებულია ზურგზე მწოლიარე მდგომარეობაში, დაზიანებული კიდური კი ხელის ქირურგიული მაგიდაზეა მოთავსებული. როგორც წესი, დონორის ძვლის ფლაპი აღებულია იფსილატერალური მედიალური ბარძაყის კონდილიდან, რათა პაციენტმა ოპერაციის შემდეგ შეძლოს ყავარჯნებით გადაადგილება. კონტრალატერალური მუხლის არჩევა ასევე შესაძლებელია, თუ მუხლის იმავე მხარეს ადრე ჩატარებული ტრავმა ან ოპერაციაა ჩატარებული. მუხლი მოხრილია, ბარძაყის სახსარი გარეთაა შემობრუნებული და ზედა და ქვედა კიდურებზე ტურნიკეტები ედება. ქირურგიული მიდგომა იყო გაფართოებული რუსეს მიდგომა, რომლის დროსაც განაკვეთი იწყებოდა განივი მაჯის გვირაბიდან 8 სმ პროქსიმალურად და ვრცელდებოდა დისტალურად მაჯის სხივისებრი მომხრელი კუნთის სხივისებრი კიდიდან, შემდეგ კი განივი მაჯის გვირაბში იკეცებოდა ცერა თითის ფუძისკენ და მთავრდებოდა დიდი ტროქანტერის დონეზე. სხივის გრძელი ძვლის მყესის მყესის გარსი იკვეთება და მყესი იჭიმება იდაყვის მიმართულებით, ხოლო ნავის ძვალი გამოიყოფა სხივის მთვარისებრი და სხივის ნავის თავის იოგების გასწვრივ მკვეთრი დისექციის გზით, ნავის ძვლის პერიფერიული რბილი ქსოვილების ფრთხილად გამოყოფით, რათა ნავის ძვლის შემდგომი გამოვლენა მოხდეს (სურათი 4). დაადასტურეთ შეუხორცებელი არე, სასახსრე ხრტილის ხარისხი და ნავის ძვლის იშემიის ხარისხი. სახვევის მოხსნის შემდეგ, დააკვირდით ნავის ძვლის პროქსიმალურ პოლუსს წერტილოვანი სისხლდენის აღმოსაჩენად, რათა დადგინდეს, არის თუ არა იშემიური ნეკროზი. თუ ნავის ნეკროზი არ არის დაკავშირებული სხივისებრ მაჯის ან მაჯთაშუა ართრიტთან, შეიძლება გამოყენებულ იქნას MFC VGB.
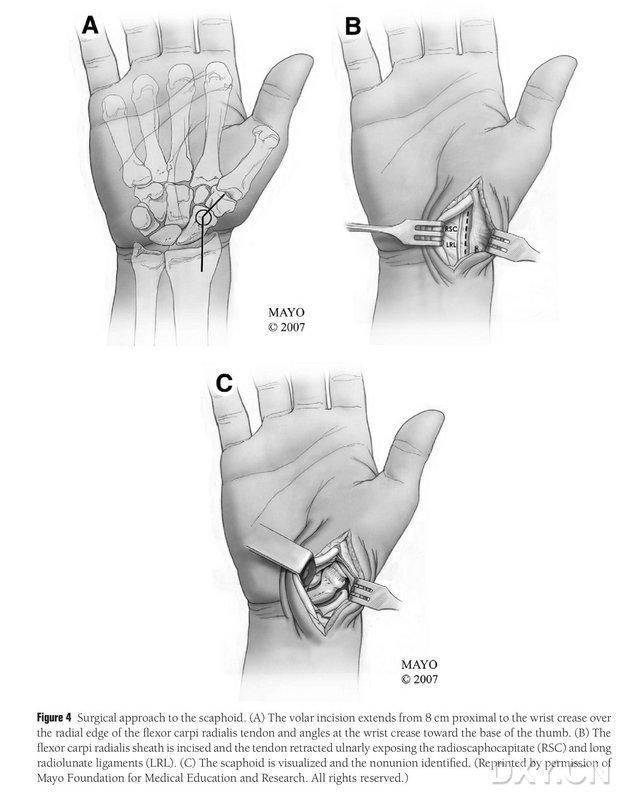
სურათი 4. ნავიკულური ქირურგიული მიდგომა: (A) განაკვეთი იწყება განივი მაჯის გვირაბიდან 8 სმ პროქსიმალურად და აგრძელებს სხივისებრი მაჯის მომხრელი კუნთის მყესის სხივისებრ კიდეს განაკვეთის დისტალურ ნაწილამდე, რომელიც ცერა თითის ფუძისკენ იკეცება განივი მაჯის გვირაბთან. (B) სხივის გრძელი ძვლის მყესის მყესის გარსი იჭრება და მყესი იწევა იდაყვის მიმართულებით, ხოლო ნავიკულური ძვალი გამოიყოფა სხივის მთვარისებრი და სხივის ნავიკულური თავის იოგების გასწვრივ მკვეთრი დისექციის გზით. (C) განსაზღვრეთ ნავიკულური ძვლოვანი წყვეტის არე.
მუხლის სახსრის ხაზის პროქსიმალურად, მედიალური ბარძაყის კუნთის უკანა კიდის გასწვრივ კეთდება 15-20 სმ სიგრძის ჭრილობა და კუნთი წინ იწევა MFC-ის სისხლის მიწოდების გამოსავლენად (სურ. 5). MFC-ის სისხლის მიწოდებას, როგორც წესი, უზრუნველყოფენ DGA-სა და SMGA-ს სასახსრე ტოტები, რომლებიც, როგორც წესი, მოიცავს DGA-ს უფრო დიდ სასახსრე ტოტს და შესაბამის თანმხლებ ვენას. სისხლძარღვოვანი პედიკულა თავისუფლდება პროქსიმალურად, ძვლოვან ზედაპირზე პერიოსტეუმის და ტროფობლასტური სისხლძარღვების დასაცავად.
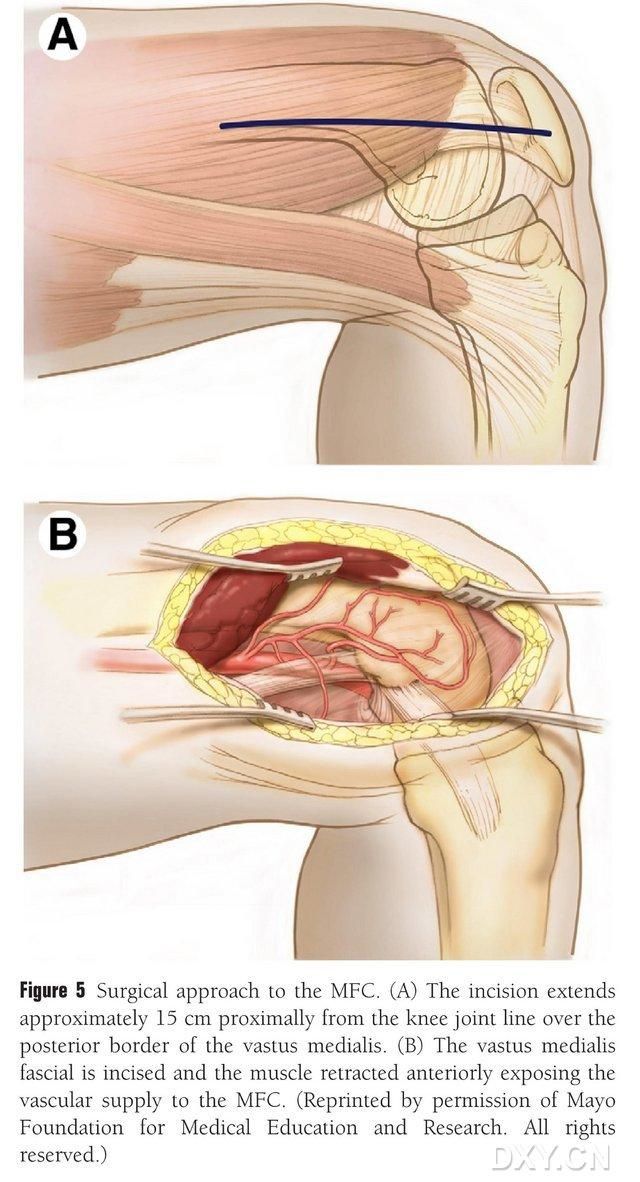
სურათი 5. ქირურგიული წვდომა MFC-ზე: (A) მუხლის სახსრის ხაზიდან მედიალური ბარძაყის კუნთის უკანა კიდის გასწვრივ პროქსიმალურად კეთდება 15-20 სმ სიგრძის ჭრილობა. (B) კუნთი წინ იწევა MFC-ის სისხლის მიწოდების გამოსავლენად.
ნავისებრი ძვლის მომზადება
ნავისებრი დისი დეფორმაცია უნდა გამოსწორდეს და ოსტეოქონდრული ძვლის ტრანსპლანტატის არე უნდა მომზადდეს იმპლანტაციამდე ფლუოროსკოპიის ქვეშ მაჯის მოხრით, რათა აღდგეს ნორმალური რადიალური მთვარისებრი კუთხე (სურათი 6). 0.0625 ფუტის (დაახლოებით 1.5 მმ) კირშნერის ქინძისთავი პერკუტანულად იჭრება დორსალურიდან მეტაკარპალურ ძვალამდე სხივისებრი მთვარისებრი სახსრის დასაფიქსირებლად, ხოლო ნავისებრი მალშერწყმის ნაპრალი გამოიყოფა მაჯის გასწორებისას. მოტეხილობის ადგილი გაიწმინდა რბილი ქსოვილებისგან და გაიხსნა ფირფიტის გამანაწილებლით. პატარა ორმხრივი ხერხი გამოიყენება ძვლის გასაბრტყელად და იმის უზრუნველსაყოფად, რომ იმპლანტის ფლაპი უფრო მართკუთხა სტრუქტურას დაემსგავსოს, ვიდრე სოლის, რაც მოითხოვს ნავისებრი ნაპრალის დამუშავებას ხელისგულის მხარეს უფრო ფართო ნაპრალის გამოყენებით, ვიდრე დორსალურ მხარეს. ნაპრალის გახსნის შემდეგ, დეფექტი იზომება სამ განზომილებაში, რათა დადგინდეს ძვლის ტრანსპლანტატის ზომა, რომელიც, როგორც წესი, ტრანსპლანტატის ყველა მხარეს 10-12 მმ სიგრძისაა.
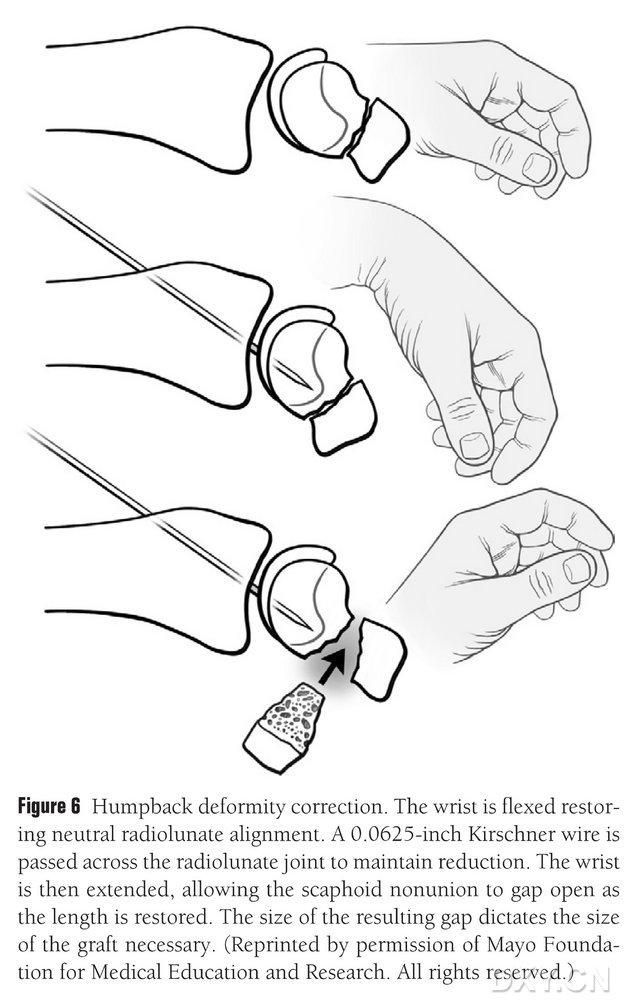
სურათი 6. ნავისებრი ძვლის მოხრილი ზურგის დეფორმაციის კორექცია მაჯის ფლუოროსკოპიული მოხრით ნორმალური სხივ-მთვარის განლაგების აღსადგენად. 0.0625 ფუტის (დაახლოებით 1.5 მმ) კირშნერის ქინძისთავი პერკუტანულად იჭრება დორსალურიდან მეტაკარპალურ ძვლამდე სხივ-მთვარისებრი სახსრის დასაფიქსირებლად, რაც ავლენს ნავისებრი ძვლის მალშეერთების ნაპრალს და აღადგენს ნავისებრი ძვლის ნორმალურ სიმაღლეს მაჯის გასწორებისას, ნაპრალის ზომა კი განსაზღვრავს იმ ფლაპის ზომას, რომლის ჩაჭრაც იქნება საჭირო.
ოსტეოტომია
ძვლის ამოღების არეალად შეირჩევა ბარძაყის მედიალური კონდილის ვასკულარიზებული უბანი და ადეკვატურად მონიშნულია. ფრთხილად იყავით, რომ არ დაზიანდეს მედიალური კოლატერალური იოგი. პერიოსტეუმი იჭრება და სასურველი ფლაპის შესაბამისი ზომის მართკუთხა ძვლოვანი ფლაპი იჭრება ორმხრივი ხერხით, ხოლო მეორე ძვლის ბლოკი იჭრება 45°-იანი კუთხით ერთ მხარეს, რათა უზრუნველყოფილი იყოს ფლაპის მთლიანობა (სურ. 7). 7). ფრთხილად უნდა იყოთ, რომ არ გამოიყოს ფლაპის პერიოსტეუმი, კორტიკალური ძვალი და ღრუბლოვანი ძვალი. ქვედა კიდურის სახვევი უნდა მოიხსნას ფლაპში სისხლის ნაკადის დასაკვირვებლად, ხოლო სისხლძარღვთა პედიკული უნდა გათავისუფლდეს პროქსიმალურად მინიმუმ 6 სმ-ით, რათა შესაძლებელი იყოს შემდგომი სისხლძარღვოვანი ანასტომოზი. საჭიროების შემთხვევაში, ღრუბლოვანი ძვლის მცირე რაოდენობა შეიძლება გაგრძელდეს ბარძაყის კონდილში. ბარძაყის კონდილური დეფექტი ივსება ძვლის ტრანსპლანტატის შემცვლელით, ხოლო ჭრილობა დრენირდება და იხურება ფენა-ფენა.
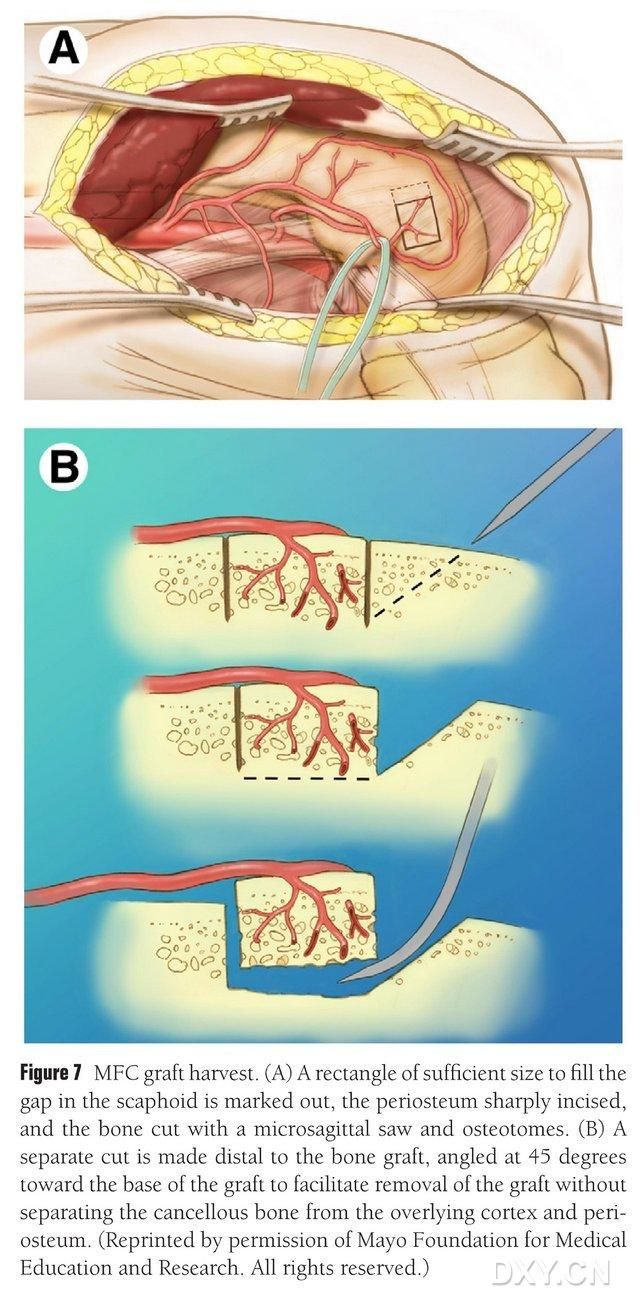
სურათი 7. MFC ძვლის ფლაპის ამოღება. (A) მონიშნულია ოსტეოტომიის არე, რომელიც საკმარისია ნავისებრი სივრცის შესავსებად, იჭრება პერიოსტეუმი და საპასუხო ხერხით იჭრება სასურველი ფლაპის შესაბამისი ზომის მართკუთხა ძვლის ფლაპი. (B) ფლაპის მთლიანობის უზრუნველსაყოფად, ძვლის მეორე ნაჭერი იჭრება ერთი მხარის გასწვრივ 45°-იანი კუთხით.
ფლაპის იმპლანტაცია და ფიქსაცია
ძვლის ფლაპი იკვეთება შესაბამისი ფორმის მიხედვით, სისხლძარღვოვანი ტერფის შეკუმშვის ან პერიოსტეუმის გაშიშვლების თავიდან ასაცილებლად. ფლაპი ფრთხილად იმპლანტირდება ნავისებრი ძვლის დეფექტის არეში, პერკუსიის თავიდან ასაცილებლად და ფიქსირდება ღრუ ნავისებრი ხრახნებით. ყურადღება იყო მიქცეული იმის უზრუნველსაყოფად, რომ იმპლანტირებული ძვლის ბლოკის ხელისგულის კიდე ნავისებრი ძვლის ხელისგულის კიდესთან ემთხვეოდეს ან ოდნავ შეკუმშული ყოფილიყო დარტყმის თავიდან ასაცილებლად. ფლუოროსკოპია ჩატარდა ნავისებრი ძვლის მორფოლოგიის, ძალის ხაზის და ხრახნის პოზიციის დასადასტურებლად. სისხლძარღვოვანი ფლაპის არტერიის ანასტომოზირება ხდება სხივის არტერიასთან ბოლოდან გვერდზე, ხოლო ვენური წვერის - სხივის არტერიის თანმხლებ ვენასთან ბოლოდან ბოლომდე (სურათი 8). სახსრის კაფსულა აღდგენილია, მაგრამ სისხლძარღვოვანი ტერფი თავიდან აცილებულია.
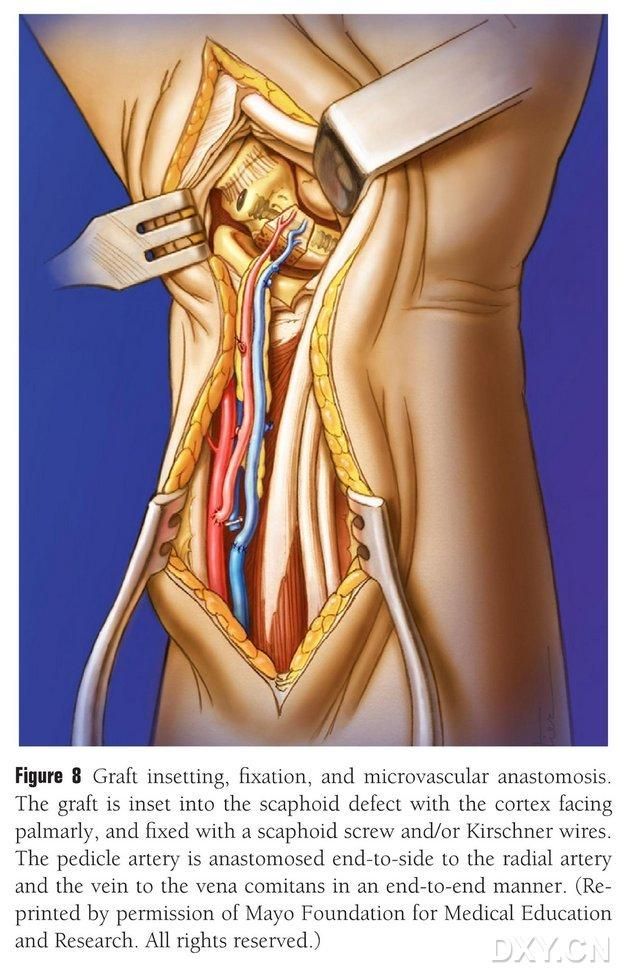
სურათი 8. ძვლის ფლაპის იმპლანტაცია, ფიქსაცია და სისხლძარღვოვანი ანასტომოზი. ძვლის ფლაპი ფრთხილად არის იმპლანტირებული ნავისებრი ძვლის დეფექტის არეში და ფიქსირდება ღრუ ნავისებრი ხრახნებით ან კირშნერის ქინძისთავებით. ყურადღება უნდა მიექცეს იმას, რომ იმპლანტირებული ძვლის ბლოკის მეტაკარპალური კიდე ნავისებრი ძვლის მეტაკარპალურ კიდესთან იყოს ტოლი ან ოდნავ დაწეული, რათა თავიდან იქნას აცილებული დარტყმა. სისხლძარღვოვანი ფლაპის არტერიის ანასტომოზი სხივის არტერიასთან ჩატარდა თავიდან ბოლომდე, ხოლო ვენის წვერი სხივის არტერიის თანმხლებ ვენასთან - თავიდან ბოლომდე.
ოპერაციის შემდგომი რეაბილიტაცია
პერორალური ასპირინი 325 მგ დღეში (1 თვის განმავლობაში), დაშვებულია დაზიანებული კიდურის პოსტოპერაციული წონის აწევა, მუხლის დამუხრუჭებამ შეიძლება შეამციროს პაციენტის დისკომფორტი, პაციენტის დროული გადაადგილების უნარის მიხედვით. ერთი ყავარჯნის კონტრალატერალური მხარდაჭერა ამცირებს ტკივილს, მაგრამ ყავარჯნების ხანგრძლივი მხარდაჭერა საჭირო არ არის. ნაკერი მოხსნეს ოპერაციიდან 2 კვირის შემდეგ და მიუნსტერის ან გრძელი მკლავისა და ცერა თითის თაბაშირი 3 კვირის განმავლობაში შეინარჩუნეს. ამის შემდეგ, მოკლე მკლავისა და ცერა თითის თაბაშირი გამოიყენება მოტეხილობის შეხორცებამდე. რენტგენის სურათები გადაიღება 3-6 კვირის ინტერვალებით და მოტეხილობის შეხორცება დადასტურებულია კომპიუტერული ტომოგრაფიით. შემდეგ, თანდათანობით უნდა დაიწყოს აქტიური და პასიური მოხრა და გაშლა, ხოლო ვარჯიშის ინტენსივობა და სიხშირე თანდათან უნდა გაიზარდოს.
ძირითადი გართულებები
მუხლის სახსრის ძირითადი გართულებებია მუხლის ტკივილი ან ნერვის დაზიანება. მუხლის ტკივილი ძირითადად ოპერაციიდან 6 კვირის განმავლობაში ვითარდებოდა და საფენური ნერვის დაზიანების გამო მგრძნობელობის დაკარგვა ან მტკივნეული ნევრომა არ დაფიქსირებულა. მაჯის ძირითადი გართულებები მოიცავდა ძვლის რეფრაქტერულ შეუხორცებლობას, ტკივილს, სახსრის შებოჭილობას, სისუსტეს, სხივისებრი მაჯის ან მაჯთაშუა ძვლების პროგრესირებად ოსტეოართრიტს და ასევე აღწერილია პერიოსტალური ჰეტეროტოპული ოსიფიკაციის რისკი.
თავისუფალი მედიალური ბარძაყის კონდილი ვასკულარიზებული ძვლის გადანერგვა სკაფოიდური არანჟირებისთვის პროქსიმალური პოლუსის ავასკულარული ნეკროზით და მაჯის კოლაფსით
გამოქვეყნების დრო: 28 მაისი-2024










